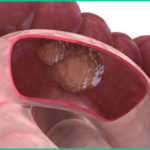
Рак прямой кишки занимает 6-7 место среди всех опухолевых болезней. При этом по локализации в кишечнике раковая опухоль прямой кишки считается наиболее частым заболеванием злокачественной этиологии. Причины рака прямой кишки могут быть весьма разнообразны: от малоактивного образа жизни до папилломавирусной инфекции.
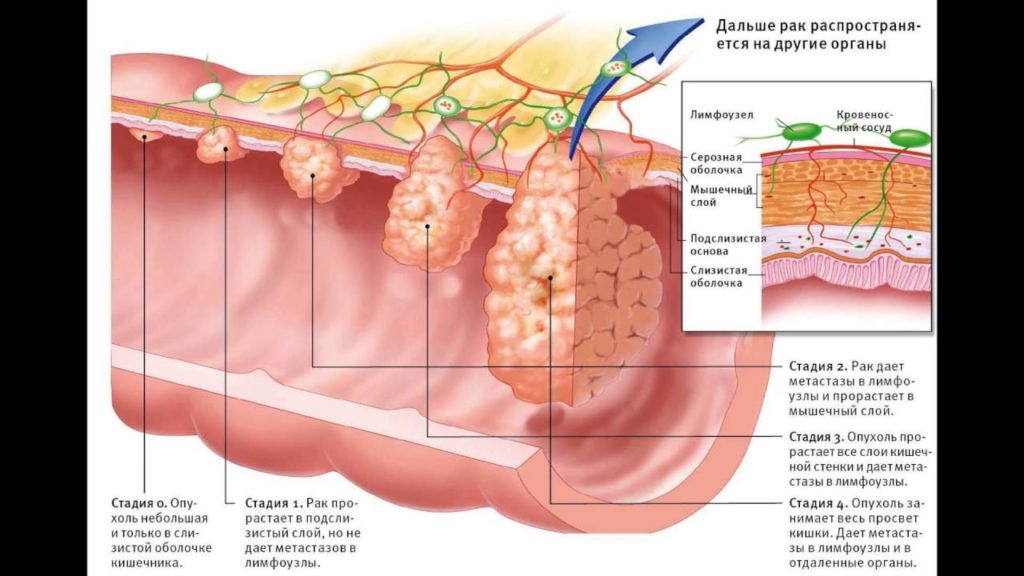
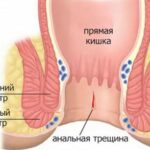
Среди всех болезней прямой кишки выделяется группа заболеваний, которую можно отнести к предраковой форме: аденоматозные и ворсинчатые полипы, хронический проктит и проктосигмоидит, неспецифический язвенный колит, трещины прямой кишки, свищи и язвы. Все эти причины являются первыми провокаторами, способствующими перерождению эпителиальных клеток в раковые.
Признаки рака прямой кишки
Рак прямой кишки бывает очень сложно распознать в начальной стадии, так как зачастую опухолевый процесс развивается постепенно, не выражая особых признаков.
Иногда первые проявления рака прямой кишки могут напоминать симптомы, наблюдаемые при синдроме раздраженного кишечника или при геморрое. Часто заболевание обнаруживается случайно на плановом обследовании у специалиста при прохождении диагностических исследований.
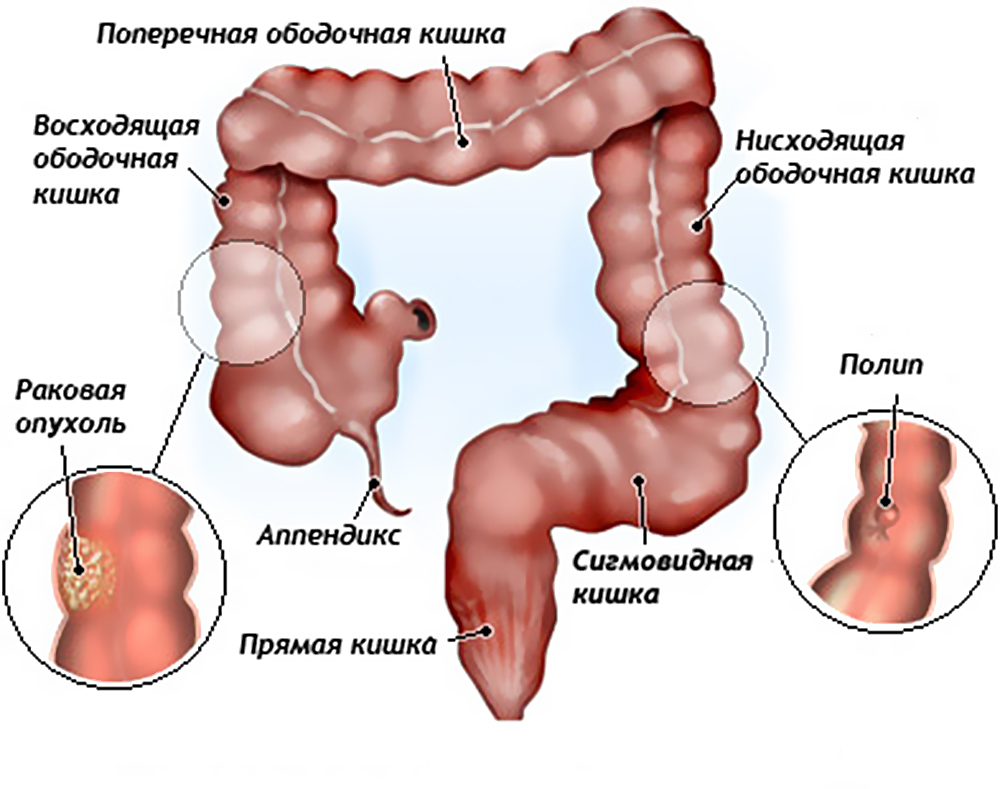
Начиная со второй стадии, больного, как правило, беспокоят нарушение стула, расстройства кишечника (запоры могут сменяться поносами), чувство неполного опорожнения кишечника при дефекации в сочетании с болезненными ощущениями, гнойные, кровяные или слизистые выделения из ануса.
При дистрофии мышц, которые формируют анальные сфинктеры, может наблюдаться недержание кала и газов.
Но все же главными признаками рака прямой кишки являются:
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Кровотечение
Примеси крови в каловых массах можно встретить на любой стадии опухолевого процесса. При геморрое так же наблюдается незначительное выделение крови, однако, в отличие от рака, кровь при геморрое выделяется в самом конце дефекации, тогда, как при раковой опухоли капли и сгустки крови в кале можно заметить уже в начале стула. Это является причиной анемии у больного.
Слизь и гной
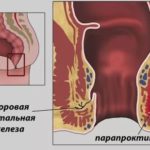
Чаще всего слизистые и гнойные выделения появляются на более поздних стадиях. Это обуславливается сопутствующими воспалительными заболеваниями (ректитом или проктосигмоидитом) либо распадом опухоли. При этом имеют место перифокальные гнойно-воспалительные процессы.
Может наблюдаться прободение опухоли в околопрямокишечную клетчатку. Развитие опухолевого процесса может перейти на смежные с прямой кишкой органы и стенку малого таза, что нередко приводит к образованию свищей.
Функциональные расстройства кишечника
Зачастую при развитии опухолевого процесса в прямой кишке у больных возникают частые, до 3-15 раз в сутки, ложные позывы к дефекации. При этом, независимо от степени опорожнения, в кишечнике может оставаться чувство распирания.
С ростом опухоли просвет прямой кишки сужается, и это является причиной запоров и задержки газов. Наблюдается вздутие и урчание в животе, которые прекращаются после процесса дефекации и отхождения газов.
Сначала эти симптомы проявляются периодически, но со временем они становятся постоянными. По мере роста опухоль провоцирует полную или частичную непроходимость кишечника, к вышеперечисленным симптомам добавляется боль в животе схваткообразного характера и рвота.
Болевой симптом
При аноректальной локализации раковой опухоли в процесс вовлекается сфинктер прямой кишки, что вызывает сильные боли. Хотя, как правило, в остальных случаях болевой симптом проявляется уже на последних стадиях. Чаще всего боль нарастает с переходом опухолевого процесса на окружающие ткани и органы.
Ухудшение общего состояния больного
Зачастую раковая опухоль вызывает ослабление иммунитета больного. При этом слабость, анемия, бледность кожных покровов, быстрая утомляемость, потеря веса на последних стадиях заболевания может быть обусловлена опухолевой интоксикацией и ежедневной кровопотерей.
Лечение рака прямой кишки
К сожалению, в большинстве случаев проявление симптомов болезни может быть уже на таких стадиях, когда опухоль начала прорастать вглубь, образуя изъязвления прямой кишки. Поэтому основной метод лечения рака прямой кишки – хирургическое вмешательство с резекцией прямой кишки.
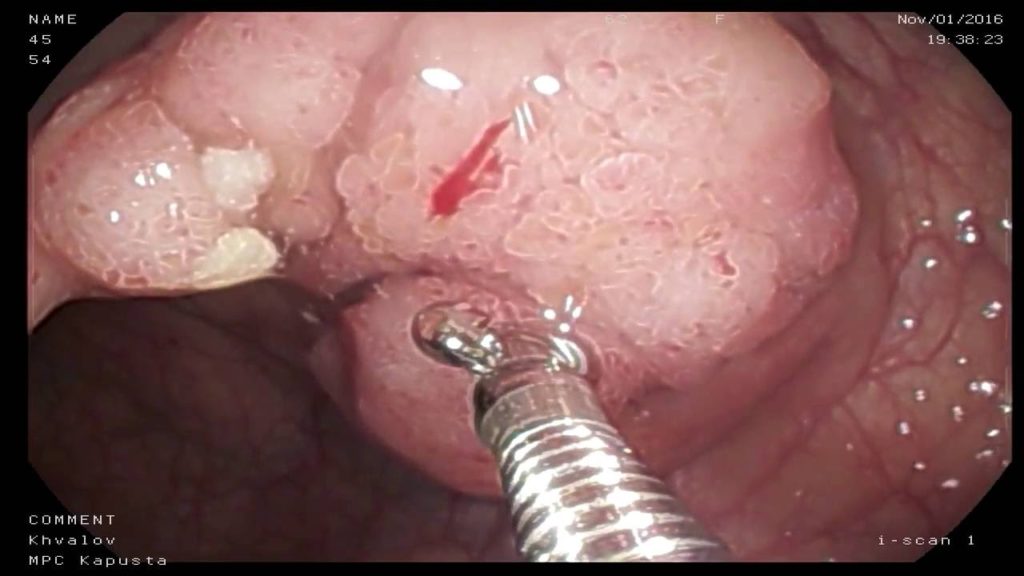
Как правило, операция на прямой кишке достаточно травматична и требует тщательного обследования при обдуманной сопроводительной терапии. При неоперабельных опухолях выполняются паллиативные операции, которые позволяют улучшить качество жизни больного.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Это, как правило, наложение двуствольной колостомы и применение лучевой терапии при метастатическом поражении региональных лимфоузлов.
С целью уменьшения перифокального отека в тканях, которые окружают опухоль, и для минимизации объемов операции применяется фотодинамическая терапия.
В послеоперационном периоде проводится химиотерапия, схема которой определяется лечащим врачом.
При своевременном проведении оперативного вмешательства по поводу опухолей прямой кишки и последующей реабилитационной терапии процент пятилетней выживаемости пациентов составляет 35-70% в зависимости от локализации и гистологии раковой опухоли, возраста больного, а так же квалификации врача.
При прорастании метастазов в региональные лимфоузлы 5-тилетняя выживаемость пациентов составляет 25-40%.