Диагноз цирроз печени люди воспринимают как приговор. Заболевание считается финальной стадией патологии органа, при которой возможна только поддерживающая и симптоматическая терапия. Изменения, которые происходят в печени, являются необратимыми.
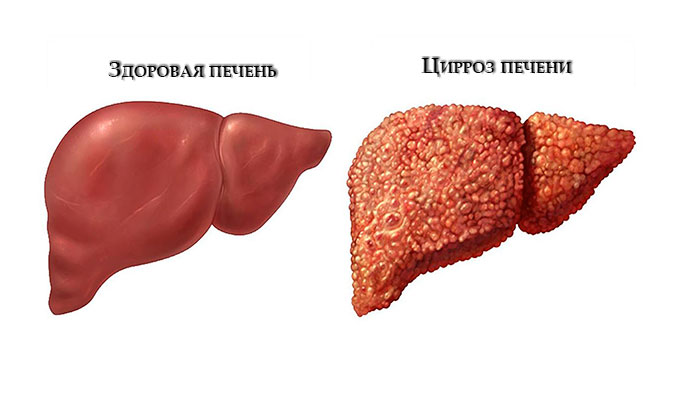
Однако своевременное лечение позволяет значительно уменьшить риск декомпенсации заболевания и развития опасных осложнений.
Если обратиться к врачу на ранней стадии цирроза, можно добиться полного восстановления функций печени.
При отсутствии терапии прогрессирующий недуг вызывает критические состояния, не совместимые с жизнью.
Что такое цирроз печени
Что означает диагноз цирроз печени, многие не знают. Так называют активный процесс замещения функционально-специализированных клеток печени (гепатоцитов) соединительной тканью.
На месте погибших гепатоцитов появляются инфильтраты. Они представляют собой участки ткани с увеличенным объемом, повышенной плотностью и нехарактерными клеточными элементами. Измененные части органа перестают выполнять свои функции.
Замена клеток является нормальным физиологическим процессом.
Соединительная ткань покрывает места, поврежденные травмированием или воспалительным процессом.
Она не выполняет функций той ткани, которую заменила, но позволяет органу благополучно работать без недостающей части.
Такое изменение называется фиброзом. Он не представляет опасности для человека, поскольку не прогрессирует.
Заменяется только поврежденный участок, а здоровые ткани продолжают функционировать в обычном режиме.
При циррозе процесс замещения здоровых тканей на рубцовые не останавливается. По мере развития заболевания гепатоциты продолжают массово гибнуть.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Кроме того, что печень теряет свои функционально-специализированные свойства, она еще утрачивает способность к восстановлению.
Печень является уникальным органом. В отличие от других частей тела, она обладает мощными регенераторными свойствами и способна восстановить за 4 месяца 3/4 своего утраченного объема, даже если удаленный участок превышал половину ее размера.
Поэтому многие болезни печени хорошо поддаются лечению.
При циррозе орган утрачивает свою спасительную способность к быстрому восстановлению.
Чем больше гепатоцитов гибнет, тем значительнее становится нагрузка на оставшиеся функционирующие клетки.
Основной функцией печени является нейтрализация токсинов.
При циррозе ядовитые вещества разного происхождения, попадающие в организм, штурмуют здоровые участки органа с возрастающей интенсивностью.
Поврежденные токсинами гепатоциты не могут быстро размножаться, чтобы компенсировать разрушительный процесс цирроза.
Поэтому объем здоровых печеночных тканей неуклонно сокращается.
На поздних стадиях заболевания печени орган перестает выполнять свои функции в полной мере.
Мелкоузловой цирроз печени

Толчком к развитию патологии становятся некоторые факторы, сила которых превышает адаптационные способности печени.
В зависимости от причин, спровоцировавших изменения, циррозы разделяют на мелкоузловые (портальные), крупноузловые (постнекротические), билиарные и смешанные.
Наиболее распространенным является мелкоузловой цирроз печени. Его еще называют микронодулярным.
Такой вид недуга диагностируются в 40% случаев. Характерной особенностью заболевания является нарушение печеночного кровотока, в результате которого возникает застой крови в нижней полой и воротной венах.
При мелкоузловой форме недуга патологический процесс распространяется равномерно по всему органу.
В каждой дольке (единица печени с центральной веной в центре) появляются перегородки из соединительной ткани, разделяющие ее на фрагменты.
По этой причине мелкоузловой цирроз печени еще называют септальным.
На фрагментах здоровой ткани продолжается регенерационный процесс.
Поскольку они ограничены соединительной тканью, формирующаяся печеночная ткань образует выпуклости — регенераторные узлы.
Они равномерно распределены в тканях органа и имеют примерно одинаковый размер.
Диаметр узлов не превышает 1-3 мм. Толщина окружающей их перегородки колеблется в пределах 1-2 мм.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Структура узлов, в которых находятся действующие гепатоциты, изменена.
Симптомы мелкоузлового цирроза печени

Характерным признаком мелкоузлового цирроза печени является нарушение кровообращения и как следствие увеличение размеров печени.
Печень не имеет нервных окончаний, поэтому патологические процессы в ней часто развиваются бессимптомно. На ранней стадии заболевания у больного появляется слабость.
Он быстро утомляется и теряет работоспособность. Нарушения в работе кишечника проявляются чередованием поносов и запоров.
Больного может мучить вздутие живота. Такие признаки обычно не вызывают тревоги у человека, поскольку не являются специфическими.
Увеличение размеров печени, характерное для мелкоузлового цирроза, обнаружить не всегда просто.
Печень пальпируется в большинстве случаев (85%). Однако со временем орган может снова уменьшиться. Иногда у людей наблюдаются боли и тяжесть в правом подреберье.
Они возникают в оболочке печени (капсуле), содержащей много нервных окончаний.
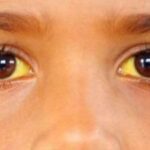
Желтуха при мелкоузловом циррозе развивается редко (в 10-12% случаев). Она сопровождается пожелтением склер глаз.
Патологический процесс делает поверхность печени бугристой, а ее ткань — плотной. На более поздней стадии болезни у 40% людей обнаруживают увеличенную селезенку.
При прогрессировании недуга боли при циррозе печени усиливаются и распространяются по всему животу.
Из-за развития застойных явлений стенки притоков полой вены расширяются и растягиваются. Их можно увидеть под кожей в области пупка.
Полоски синих расширенных вен направлены от пупка в виде лучей.
Характерный венозный рисунок в медицинской практике называют головой Медузы по аналогии с мифическим персонажем горгоной Медузой, у которой на голове вместо волос были змеи.
С утратой печенью своих функций начинают проявляться специфические признаки.
Вследствие прекращения синтеза белка в крови больного снижается его концентрация.
В результате нарушения возникают отеки. У больного расширяются вены в прямой кишке и в пищеводе, развивается геморрой.
Патологией сосудов обусловлена рвота кровью при циррозе печени. На этой стадии заболевания пациент стремительно теряет вес.
При мелкоузловой форме цирроза кожный покров приобретает нездоровый загар.
Избыточная пигментация возникает в результате увеличения концентрации эстрогенов и стероидных гормонов в крови.
Кожа на ладонях становится ярко красной (печеночные ладони).
Крупноузловой цирроз печени
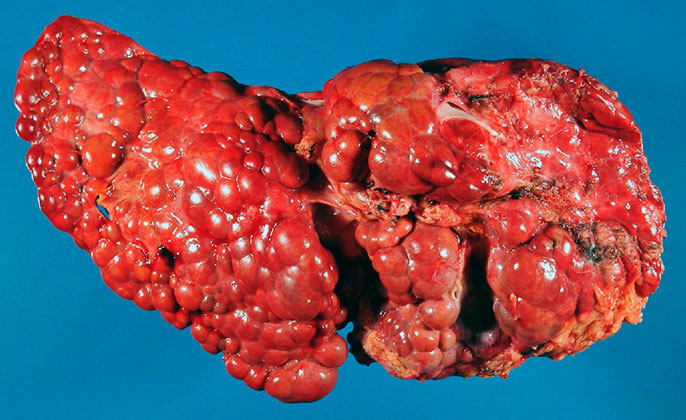
Крупноузловой цирроз по МКБ Всемирной организации здравоохранения относится к макронодулярному виду.
Он диагностируется в 30% случаев. При данной патологии возникает некроз (отмирание) паренхимы печени.
Пораженная ткань заменяется соединительными волокнами. Образовавшийся рубец вызывает коллапс стромы (спадение участка).
В результате этого разные фрагменты печени сближаются. При этом сосуды портального тракта и центральной вены соединяются.
Изменения в сетке кровеносных сосудов приводят к нарушению кровотока в печени.
Кровь движется по более короткому маршруту и не попадает в синусоиды некоторых участков органа, в том числе и здоровых.
При отсутствии кровоснабжения и питания на участках с действующими гепатоцитами происходят необратимые изменения.
Такие ткани характеризуются отсутствием балочной структуры и сосудистой сетки.
Они передавливают кровеносные сосуды, которые находятся на соседних участках, и ухудшают кровоснабжение других здоровых частей печени.
Регенерационные процессы на фрагментах с действующими гепатоцитами продолжаются. Благодаря им формируются крупные узлы.
Их размер примерно одинаковый, диаметр колеблется в пределах 3-50 мм.
Узлы распределены неравномерно. При пальпации можно обнаружить на печени крупные бугры.
Симптомы крупноузлового цирроза
Признаки крупноузлового цирроза печени появляются уже на ранних стадиях патологии.
- Человек жалуется на боли в правом подреберье и на нарушения работы пищеварительного тракта. Его мучают запоры и поносы.
- У него снижается работоспособность и появляется ощущение сильной усталости. Даже легкая физическая нагрузка представляется ему непосильной.
- Человеку трудно сконцентрироваться, он не может сформулировать свои мысли и все забывает.
- Могут появиться нарушения сна, потливость и головные боли.
- Нередко повышается температура при циррозе печени крупноузловой формы до +38…+39°С.
- Аппетит у больного существенно снижается или полностью пропадает.
Желтуха развивается у подавляющего большинства пациентов.
Она носит волнообразный характер. Желтизна то уменьшается, то увеличивается.
Подобное течение имеет и асцит при крупноузловой форме цирроза. Он развивается на второй стадии заболевания.
Асцитом называют скопление жидкости в брюшной полости. В некоторых случаях ее количество достигает 25 л.
При явно выраженном асците объем живота неестественно увеличен, кожа на нем натянута до блеска.
Вследствие существенного повышения брюшного давления и развития грыжи пупочного кольца у больных может сильно выпирать пупок.
Если в животе скопилось умеренное количество жидкости, в лежачем положении пупок становится плоским. При этом выпячиваются боковые части живота (фланки).
Асцит развивается и при мелкоузловой форме цирроза печени, медленно и неуклонно прогрессируя.
При крупноузловом виде недуга асцит на ранних стадиях болезни иногда самостоятельно исчезает.
Во время ремиссии симптомы полностью не пропадают. Они становятся менее заметными.
При появлении признаков асцита у больного желтеет кожа и склеры глаз. Во время осмотра у больного обнаруживают увеличение печени и селезенки.
При обострении патологии возникают интенсивные ноющие боли в правом подреберье и в верхней части живота посередине.
Болевой синдром имеет приступообразный характер. Он мучает человека в любое время суток.
Может возникать рвота с примесью крови. Кровь в рвотных массах появляется в результате кровотечения из варикозных вен пищевода.
Иногда наблюдается кровотечение при циррозе печени из носа и десен.
Билиарный цирроз печени
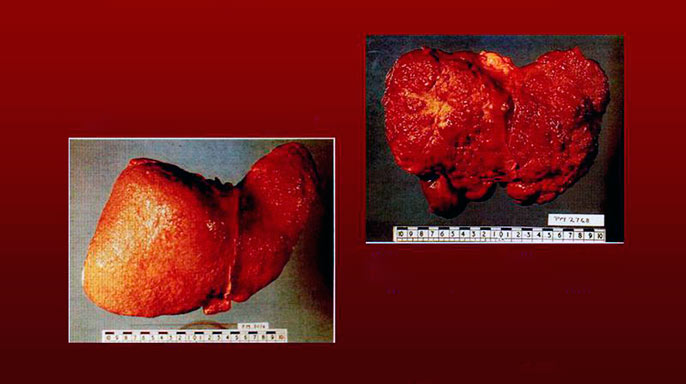
Билиарная форма цирроза в основном поражает женщин в возрасте от 35 лет, а смешанная форма цирроза поражает и мужчин и женщин.
Билиарные циррозы печени диагностируют в 5-10% случаев. Они могут быть первичными и вторичными.
Первичный (истинный) билиарный цирроз представляет собой воспалительное заболевание аутоиммунной природы.
Недуг появляется на последних стадиях развития хронического холестатического гепатита.
Смешанный цирроз печени чаще имеет вирусную природу.
Он также развивается на фоне эндокринных нарушений или после приема токсических лекарственных препаратов.
Центральной мишенью для развития воспалительной реакции и иммунного ответа являются междольковые и септальные желчные протоки.
Они разрушаются и перестают выполнять свои функции. В результате развивается внутрипеченочный холестаз.
При данной патологии уменьшается образование, экскреция и выведение желчи. Жидкость накапливается в гепатоцитах и желчевыводящих путях.
При этом в крови задерживаются компоненты желчи (желчные кислоты, липиды, билирубин).
Прогрессирующий холестаз приводит к печеночной недостаточности и билиарному циррозу печени.
Причиной смешанного цирроза печени является внепеченочный холестаз.
Он развивается у людей с врожденными нарушениями строения желчных протоков, в результате которых отток желчи затруднен.
Недуг может возникнуть при наличии механических препятствий для выхода желчи (камня, рубца, увеличенного лимфоузла или опухоли).
Вторичный билиарный цирроз появляется при холангите. Так называют воспалительное поражение желчных протоков.
При билиарной форме болезни соединительная ткань формируется возле желчных канальцев и по краям печеночных долек. Она разделяет волокна печени на ложные дольки.
Билиарная форма цирроза редко поражает мужчин. Патология развивается преимущественно у женщин старше 35 лет (85-90% случаев).
Смешанный вид цирроза (макромикронодулярный) характеризуется наличием признаков мелкоузлового и крупноузлового недугов.
На печени имеются мелкие и крупные образования. Их количество примерно одинаковое.
Смешанный цирроз формируется при развитии микроузлового цирроза на фоне образования массивных некрозов печени.
Существует другая форма смешанного цирроза, при которой крупноузловой недуг сопровождается клеточными реакциями на некротические изменения и дробление долек печени.
Симптомы билиарного цирроза печени
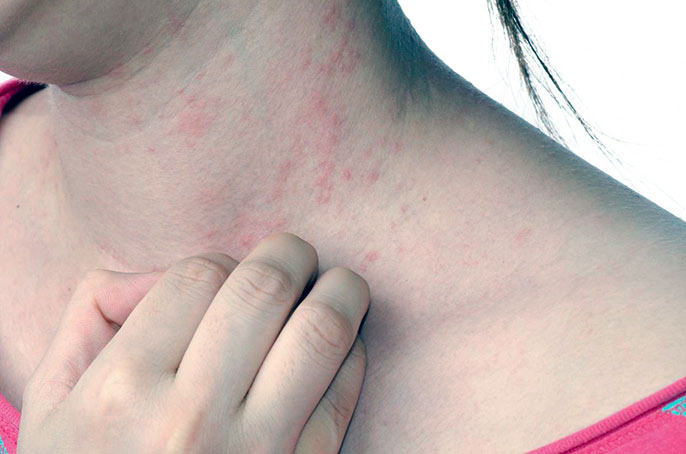
Основным симптомом билиарной формы цирроза является поражение эпидермиса кожи и как следствие возникновение ужасного зуда по всему телу.
Характерным признаком развития билиарного цирроза является нестерпимый кожный зуд.
Интенсивность этого синдрома при данной форме заболевания гораздо выше, чем при других.
Его можно сравнить с зудом, возникающим при лимфоме кожи или при тяжелой форме атопического дерматита.
Он настолько мучительный, что некоторые больные совершают попытки суицида.
Эпидермис пациентов буквально покрыт сильными расчесами. При этом признаков сыпи на кожном покрове не обнаруживают. В редких случаях видны крупные волдыри, напоминающие крапивницу.
На ранней стадии заболевания у половины пациентов возникают признаки желтухи.
Симптом сначала проявляется слабо. По мере развития заболевания желтизна кожного покрова и склер глаз усиливается.
Такое состояние на ранней стадии цирроза является признаком стремительного развития заболевания.
У больных часто обнаруживают ксантоматозные бляшки на теле (ксантелазмы).
Желтовато-коричневые безболезненные выпуклости локализуются чаще всего на веках и затылке в волосистой части головы.
Иногда их обнаруживают на ладонях, груди, коленях, ягодицах и спине.
Чем больше бляшек, тем выше уровень холестерина и липидов в крови.
Иногда они достигают размеров 5-8 мм и окружены воспаленным участком кожи.
У большинства больных мужчин выявляют гормональное расстройство гинекомастию (появление женских половых признаков).
Оно обусловлено повышением уровня эстрогенов в крови. Если у мужа цирроз печени, он может страдать импотенцией.
Женщины жалуются на нарушение менструального цикла и бесплодность.
При билиарном циррозе печени орган увеличивается незначительно. У половины пациентов обнаруживают увеличение селезенки.
О развитии недуга свидетельствует ноющая боль в правом подреберье и повышение температуры тела до 38°С.
Больной страдает от чередующихся запоров и поносов. У него может быть обнаружен васкулит (воспаление и разрушение стенок кровеносных сосудов).
У больных билиарным циррозом нередко наблюдаются поражения поджелудочной железы, почек (гломерулонефрит, тубулоинтерстициальный нефрит), слезных и слюнных желез.
На фоне цирроза развиваются сопутствующие заболевания — склеродермия (патология соединительной ткани), системная красная волчанка, ревматоидный артрит, поражения щитовидной железы.
Цирроз печени у детей

Цирроз печени у детей бывает врожденным и приобретенным. Первая форма развивается у плода во время внутриутробного развития.
Еще до рождения ребенка или на первых месяцах его жизни ткани его печени заменяются соединительными волокнами.
Спровоцировать патологические изменения в печеночных клетках могут заболевания у матери во время беременности (вирусные гепатиты В, С, D, краснуха, герпес- и цитомегаловирусная инфекции, токсоплазмоз, лестериоз, сифилис, ВИЧ).
Причиной развития цирроза печени способны стать врожденные пороки развития.
К ним относится атрезия (врожденное отсутствие или заращение) желчевыводящих протоков и желчного пузыря.
Аномалия может иметь наследственный характер. Она развивается у детей с непереносимостью фруктозы, муковисцидозом (патология экзокринных желез), галактоземией (нарушение превращения галактозы в глюкозу), гемохроматозом (сбой в обмене железа), энзимопатией (недостаточность фермента альфа-1-антитрипсина), болезнью Вильсона-Коновалова (расстройства в метаболизме меди) и невозможностью обмена гликогена (гликогенозы).
Без экстренной трансплантации органа новорожденный погибает. Положительный эффект при пересадке достигается в 90% случаев.
Приобретенный цирроз печени у детей развивается после вирусного или аутоиммунного гепатита, венозного застоя печени (вследствие сердечной недостаточности) или под воздействием токсических веществ (лекарственных препаратов, алкоголя).
Детские циррозы могут иметь сифилитическую или туберкулезную природу.
В некоторых случаях диагностируют криптогенный цирроз (невыясненного происхождения).
Чаще всего у детей диагностируют мелкоузловую и крупноузловую формы недуга.
Билиарный цирроз развивается крайне редко. Причины его возникновения у малышей неизвестны.
Цирроз печени у детей проявляется в виде сильной желтухи.
Обнаруживают увеличение печени и селезенки, расширение вен в области груди и живота (голова Медузы), кроме того, признаки асцита.
Малыш выглядит слабым, плохо ест и набирает вес. У него возникают кровотечения из пищевода и кишечника.
Причины цирроза печени

Чаще всего причиной мелкоузлового цирроза печени является алкогольная интоксикация.
Патология развивается не только у больных алкоголизмом — ее диагностируют у людей, регулярно употребляющих спиртное.
Большинство пациентов употребляли в день не менее 0,5 л крепких спиртных напитков или несколько литров слабоалкогольных продуктов.
Вид спиртного не имеет значения. Риск развития патологии увеличивает количество алкоголя и длительность его употребления.
Чем больше суточная порция спиртного, тем скорее появятся первые признаки цирроза.
Спровоцировать недостаточность печени, цирроз печени, может жировой гепатоз, критическая белково-витаминная недостаточность или инфекция (болезнь Боткина).
Крупноузловой цирроз чаще всего развивается после вирусных гепатитов. Поэтому его иногда называют постгепатитным.
Другими причинами данной формы недуга являются гепатотоксические яды.
Массивный некроз печени отмечается после токсического гепатита, возникшего под воздействием галоидированных углеводородов.
Цирроз вызывает антикоррозионное средство диметилнитросолин.
Причиной развития недуга нередко становятся медикаментозные средства.
Широко используемый препарат для лечения ревматоидного артрита, лейкоза и псориаза Метотрексат имеет гепатотоксичные свойства.
Вызываемый им цирроз печени часто развивается бессимптомно.
Риск возникновения повреждений печеночной ткани возрастает при увеличении дозировок препарата.
Развитие цирроза может быть связано с употреблением препарата для лечения туберкулеза Изониазида.
Стадии цирроза печени
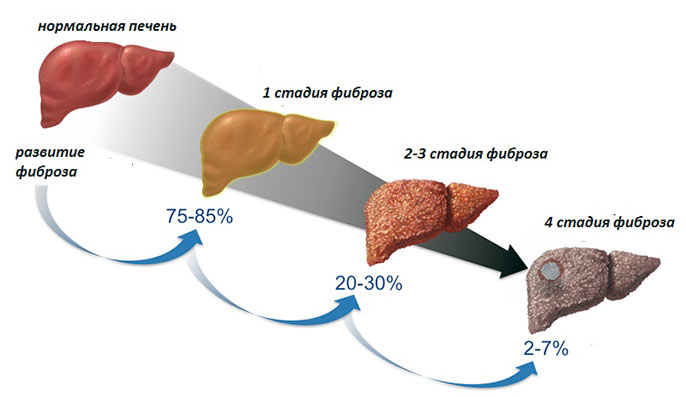
На ранних стадиях цирроза печени организм пытается сам справиться с болезнью и начальные стадии протекают практически бессимптомно, но на последних стадиях печень уже не может выполнять свою функцию, идет сильнейшая интоксикация организма, которая причиняет сильные боли человеку.
На ранней стадии болезни печень, пораженная циррозом, выполняет свою работу.
Организм пытается компенсировать прекращение функционирования отдельных участков органа.
Здоровые гепатоциты успешно заменяют погибшие клетки и берут на себя их функции.
Поэтому прогрессирование недуга происходит незаметно или с неяркими проявлениями.
Больной может немного похудеть и чувствовать легкую слабость.
Небольшое повышение температуры тела до +37…+37,5°С нередко ошибочно принимают за признак простуды.
Иногда ощущаются слабые боли в области печени, возникает неприятное чувство распирания.
Такой цирроз называется компенсированным. Он лучше всего поддается терапии. Компенсированный цирроз можно вылечить.
Со временем количество здоровых гепатоцитов стремительно сокращается.
Функционирующие клетки не справляются с повышенной нагрузкой, поэтому признаки заболевания начинают проявляться сильнее. На этом этапе могут развиться первые осложнения.
Такой цирроз называется субкомпенсированным. Вылечить его практически невозможно.
Однако есть вероятность остановить патологический процесс и предупредить появление более грозных заболеваний.
На поздней стадии появляется критическое состояние — декомпенсация. Печень не справляется со своей задачей.
Симптомы выражены ярко и доставляют мучения больному.
На фоне тяжелой интоксикации организма появляются признаки серьезного повреждения центральной нервной системы, кроме того, остальных органов.
Патологические процессы могут привести к развитию гепатоцеллюлярной карциномы (рак печени) или печеночной комы.
Диагностика
Диагностика цирроза начинается с осмотра больного. Доктор уточняет детали его жалоб.
В процессе опроса выясняется предполагаемая причина развития заболевания. Врач пальпирует печень и селезенку.
Определение размеров и формы органов поможет поставить точный диагноз.
Нарушения со стороны нервной системы и эмоциональная нестабильность больного подтверждают наличие цирроза.
Врач осматривает кожные покровы человека, его ногти и волосы.
О развитии цирроза свидетельствует поредение волосяного покрова, ярко-красные губы и слизистая оболочка ротовой полости, алый «лакированный» язык.
На коже в верхней части тела (лицо, спина, шея) и иногда на слизистых оболочках (внутренняя поверхность ротовой и носовой полостей) могут наблюдаться сосудистые звездочки (артериовенозные анастомозы).
Они представляют собой бугорки, от которых отходят в разные стороны мелкие сосудистые лучи.
Диаметр звездочек колеблется в пределах 1-10 мм. После надавливания звездочка бледнеет в результате оттока крови.
Когда воздействие на кожу исчезает, образование быстро заполняется кровью.
Признаком заболевания является измененная форма пальцев. Они становятся похожими на барабанные палочки.
Легкий стук по костям вызывает болезненные ощущения. На ногтях появляются белые полосы, параллельные лунке. Иногда ногти полностью белеют.
Для подтверждения цирроза печени диагностика осуществляется с помощью рентгеноскопии и эзофагогастроскопии (осмотр пищевода и желудка).
Рентгенологическое исследование позволяет обнаружить снижение прочности костей (остеомаляцию).
Изменения чаще обнаруживают в костях таза и лопаток.
Рентгеноскопия и эзофагогастроскопия дают возможность выявить варикозное расширение вен.
Чтобы исключить наличие опухоли в печени, назначают ангиографию (исследование кровеносных сосудов).
Ультразвуковое тестирование помогает изучить очертания и размеры печени, определить диаметр воротной вены и структуру тканей органа.
С его помощью оценивается объем жидкости в брюшной полости.
Больному назначают анализы крови. При циррозе печени будет зафиксировано увеличение связанного билирубина, общих липидов, холестерина, фосфолипидов, у-глобулинов и бета-липопротеидов, а также повышение активности щелочной фосфатазы.
Лечение цирроза печени

На ранней стадии заболевания назначается диетотерапия, направленная на снижение нагрузки на печень.
Больному прописывают диетический стол №5. Меню содержит нормальное количества белка и углеводов (с небольшим уменьшением).
Ограничения касаются соли, продуктов с большим содержанием жира, пуринов и грубой клетчатки.
Не разрешается пить крепкий чай и кофе. Продукты можно варить, запекать и изредка тушить.
Употреблять холодные блюда не рекомендуется. Следует исключить продукты, вызывающие повышенное газообразование, а также алкоголь. Рекомендуется пить отвары шиповника и зеленый чай.
Для лечения портальной гипертензии назначают мочегонные препараты (Спиронолактон, Фуросемид).
Для снижения портального давления используется Обзидан (Пропроналол).
На стадии субкомпенсации осуществляется дезинтоксикационная терапия (введение глюкозы или гемодеза).
На этапе декомпенсации используются препараты для лечения отечно-асцитического синдрома (Верошпирон).
В случаях когда терапия не помогает избавиться от асцита, жидкость удаляют хирургическим путем (лапароцентез).
При снижении концентрации альбумина назначается его внутривенное введение.
Для очистки печени рекомендуется Монастырский чай, содержащий сбор лекарственных трав с гепатопротекторными свойствами.
Профилактика цирроза печени

Для предупреждения развития цирроза печени профилактика особенно важна.
Необходимо придерживаться здорового образа жизни, отказаться от алкоголя, жареных блюд и богатых животными жирами продуктов.
При лечении заболеваний следует исключить использование препаратов с гепатотоксичным действием.
Чтобы защитить печень, рекомендуется принимать гепатопротекторные препараты.
Они улучшают белковый и липидный обмены, устраняют воспалительный процесс в печени, замедляют развитие фиброза.
Чтобы предупредить цирроз печени у детей, их надо защищать от заражения вирусным гепатитом.
Чтобы избежать появления патологий развития у плода, беременной необходимо беречься от инфекций.
Она должна обращаться к лечащему врачу при первых признаках заболевания.
Своевременная терапия позволяет существенно снизить риск негативного влияния инфекции на плод.
Для профилактики дети могут принимать гепатопротекторы.
Однако самостоятельно назначать лекарственные препараты для своего ребенка нельзя. Медикаменты должен определять только врач.
Снизить риск развития опасного заболевания помогут народные средства.
Рекомендуется заваривать кукурузные рыльца и пить их отвар, как чай, на протяжении полугода. 1 ч. л. сырья заливают 1 стаканом кипятка и настаивают 30 минут.
Народные целители советуют пить чай из одуванчика.
В апреле-мае выкапывают корни растения, моют их под проточной водой, сушат и слегка поджаривают до побурения.
Сырье измельчают до состояния порошка и заливают кипятком (1 ч. л. на 300 мл воды).
Жидкость кипятят 2 минуты на медленном огне и настаивают 20 минут.
Врач-гастроэнтеролог, опытный специалист в области диагностики и консервативного лечения гастроэзофагиальной рефлюксной болезни, язвенной болезни желудка и двенадцатиперстной кишки, болезни Крона, неспецифического язвенного колита, хронического бескаменного холецистита. Имеет опыт работы в госпитале им. Н.Н. Бурденко.